Aspek Pemeriksaan Laboratorium Pada Diabetes Melitus Tipe 1
Oleh: dr. Komang Juwita Endrawati, SpPK
Diabetes Melitus (DM) adalah suatu sindroma klinis kelainan metabolik, ditandai dengan gejala hiperglikemia yang disebabkan oleh menurunnya sekresi insulin, menurunnya fungsi atau aktivitas insulin atau gabungan keduanya (UKK Endokrinologi IDAI, 2015).
DM tipe 1 adalah kelainan sistemik yang ditandai oleh hiperglikemia kronik akibat terjadinya gangguan metabolism glukosa. Hiperglikemia yang terjadi disebabkan oleh kerusakan sel β pancreas karena proses autoimun mapun idiopatik sehingga produksi insulin metabolism karbohidrat, lemak, dan protein (Yi et al., 2019).
Insiden DM tipe 1 di dalam suatu negara sangat bervariasi. Beberapa negara barat kasus DM 1 tipe 1 terjadi sebanyak 5-10% dari seluruh jumlah penderita diabetes, dan lebih dari 90% prevalensi diabetes pada anak dan remaja. Insiden tertinggi terjadi di Finlandia yaitu 43/100.000 dan insiden terendah di Jepang yaitu 1,5-2/100.000 untuk usia kurang 15 tahun. Insiden lebih tinggi pada ras Kaukasia dibandingkan ras lainnya. Di seluruh dunia diperkirakan kasus DM tipe 1 pada anak-anak berusia kurang dari 15 yahun akan berkembang menjadi 80.000 (UKK Endokrinologi IDAI,2015)
Penyakit ini memerlukan pemeriksaan penunjang (biomarker) yang dapat digunakan sebagai indikator untuk mengukur dan mengevaluasi proses patologis,prognosis. Beberapa penyebab kerusakan sel β pankreas yang menyebabkan DM tipe 1, seperti genetik, lingkungan, serta kerusakan sel β pankreas (Cabello, 2019).
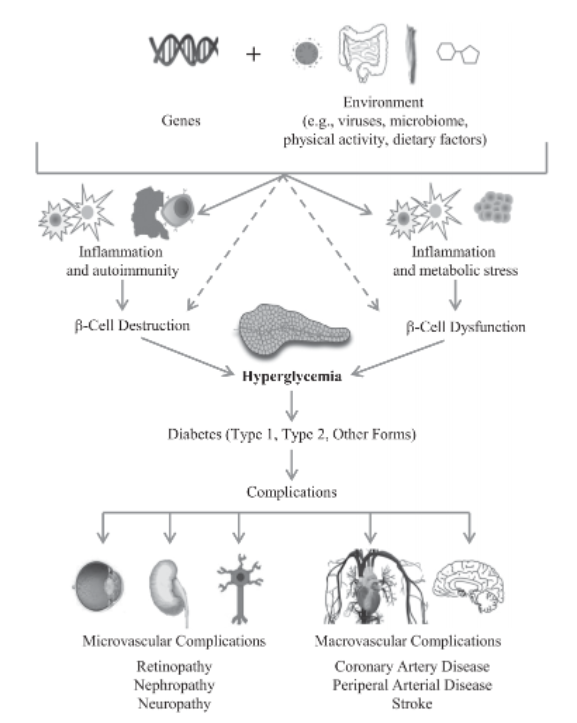
Gambar 1. Mekanisme terjadinya DM (Skyler, 2017).
Gambar 1 menunjukkan pengaruh faktor risiko genetik dan lingkungan terhadap inflamasi, autoimunitas, dan stres metabolik. Keadaan tersebut dapat mempengaruhi kepadatan sel β dan atau menurunkan fungsinya sehingga tidak dapat merespon secara baik kebutuhan insulin pada keadaan hiperglikemia dan mengakibatkan terjadinya diabetes. Pada beberapa kasus, faktor risiko genetik dan lingkungan berinterakasi secara langsung mempengaruhi kepadatan dan fungsi sel β. Kadar glukosa darah ynag tinggi dihubungkan dengan meningkatnya komplikasi pembuluh darah baik yang mikro dan makro (Skyler, 2017).
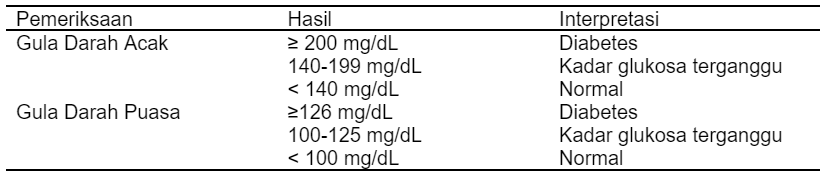
Gejala awal DM tipe 1 pada pasien anak adalah gejala klasik seperti poliuri dan polidipsi (69%), polifagi dan kehilangan berat badan (33%), namun gejala ini dapat muncul pada pasien dewasa seiktar 84% (UKK Endokrinologi IDAI, 2015; WHO, 2019). Diagnosis pada pasien tanpa gejala membutuhkan dua hasil pemeriksaan yang abnormal dari pemeriksaan yang sama dengan hari yang berbeda atau dari pemeriksaan yang berbeda pada hari yang sama atau hari yang berbeda. Jika hanya satu hasil pemeriksaan abnormal, ulangi hasil pemeriksaan yang abnormal tersebut pada hari berikutnya. Hasil pemeriksaan pada hari berikutnya tersebut digunakan untuk mendiagnosis diabetes. Diagnosis pasien dengan gejala klasik dari hiperglikemia (poliuria, polidipsi, polifagi, penurunan berat badan) dapat dilakukan pemeriksaan gula darah acak dengan hasil lebih dari atau sama dengan 200 mg/dL tanpa dilakukan pemeriksaan berulang (Permanente, 2019).
Tabel 1. Diagnosis Diabetes (Permanente, 2019).
Pasien dengan DM tipe 1 umumnya ditandai dengan gejala yang tiba-tiba, serta penurunan berat badan. DM tipe 1 bisa terjadi pada semua usia dengan berbagai ukuran berat badan. Komplikasi dari DM tipe 1 adalah ketoasidosis (WHO, 2019).
1. Biomarker pemeriksaan DM tipe 1
Biomarker adalah suatu subtansi, struktur atau proses yang dapat diukur dalam tubuh atau produksinya dapat memberikan pengaruh atau dapat memprediksi terjadinya suatu penyakit (Bonaficio, 2015).
2. C-Peptide
C-peptide diproduksi pada tingkat yang sama dengan kadar insulin sehingga berguna sebagai penanda produksi insulin, C-peptide dikeluarkan oleh hati dan berada di sirkulasi tubuh dalam kecepatan yang konstan dari insulin. Untuk melihat produksi C-peptide dapat dilakukan pemeriksaan pada darah dengan cara puasa atau stimulasi dengan glukosa. C-peptide puasa dianjurkan pada pasien dengan resisten insulin tanpa pengobatan insulin (Jones, 2013). Untuk melihat fungsi sel β sebaiknya dilakukan pemeriksaan C-peptide setelah ada stimulasi glukosa (Jones, 2013).
Sampel diperiksa 6 menit setelah konsumsi glukagon, apabila di stimulasi dengan makanan padat yang mengandung glukosa, sampel diperiksa 60 hingga 120 menit setelah makan. Sampel dalam darah stabil selama 24 jam dan diambil dengan tabung yang mengandung EDTA (Jones 2013; McDonalds, 2018). Nilai normal C-peptide untuk C-peptide puasa normal adalah 2,72 hingga 5,64 ng/mL (0,25 hingga 0,6 nmol/L). Nilai rujukan untuk C-peptide urin sekitar 74 ± 26 µg/L (25 hingga 8.8 µmol/L). Nilai rujukan C-peptide setelah distimulasi dengan glukosa atau glukagon sekitar 2,72 hingga 5,64 ng/mL (0,9 hingga 1,87 nmol/L) atau tiga kali lipat lebih tinggi dari nilai rujukan puasa (Burtis, 2012).
3. Insulin
Insulin merupakan protein hormon yang diproduksi oleh sel β kelenjar pankreas, termasuk hormon anabolik yang menstimulasi pengambilan glukosa ke jaringan lemak dan jaringan otot, membantu mengubah glukosa menjadi glikogen atau penyimpanan di jaringan lemak, menghambat produksi glukosa di hepar, menstimulasi sintesis protein dan menghambat kerusakan protein (Burtis, 2012). Waktu paruh hidup insulin di sirkulasi antara 4 hingga 5 menit (Burtis, 2012).
Pemeriksaan insulin dilakukan dengan metode imunoasai, dengan nilai rujukan insulin bervariasi sesuai berat badan, untuk orang normal dan tidak obesitas nilai normalnya adalah 12 hingga 150 pmol/L (2 hingga 25 µIU/mL) (Burtis, 2012; Lahren, 2016).
Tabel 2. Kegunaan klinis C-peptide dan Insulin (Burtis, 2012).

Jenis-jenis Biomarker DM tipe 1 lainnya
Pemeriksaan lainnya adalah adanya autoantibodi, yaitu Islet cell autoantibodies (ICA), Glutamic acid decarboxylase autoantibodies (GAD), IA2 autoantibodies, Insuline autoantibodies (IAA) dan Zinc Transporter 8 (ZnT8) dengan metode imunoasai. Apabila ditemukannya autoantibodi, DM tipe 1 karena proses autoimun dapat ditegakkan. Namun, autoantibodi ini relatif jarang dikerjakan (Bonaficio, 2015), sehingga untuk dapat menegakkan diagnosis DM tipe 1 diperlukan kombinasi pemeriksaan biomarker untuk hasil yang optimal.
DAFTAR PUSTAKA
- Bonaficio E. 2015. Predicting Type 1 Diabetes Using Biomarkers. Diabetes Care; 38:989–996. Germany.
- Burtis Carl A, Ashwood Edward. 2012. Clinical Chemistry and Mollecular Diagnostics. Tietz Textbook chapter 46; 1415-1431.
- Cabello OM, Miriam Ariana et al. 2019. New Insights into Immunotherapy Strategies for Treating Autoimmune Diabetes international journal of molecular sciences. Biochemistry Area, Health Science Department, Faculty of Health Sciences, Public University of Navarra, 31008 Pamplona, Spain
- Jones AG, Hattersley AT. 2013. The clinical utility of C-peptide measurement in the care of patients with diabetes. Diabet Med; 30:803–17.
- Permanente K. 2019. Type 1 Diabetes Guideline Treatment Therapy. Diabetes; 2-11.
- Skyler J, George L. Bakris et al. 2017. Differentiation of Diabetes by Pathophysiology, Natural History, and Prognosis. Diabetes; 66:241–255. America.
- UKK Endokrinologi anak dan remaja, Ikatan Dokter Indonesia. 2015. Jakarta.
- WHO. 2019. Classification of Diabetes Mellitus 2019. Geneva.
- Yi lian, Swensen A, Qian WJ. 2018. Serum biomarkers for diagnosis and prediction of type 1 diabetes. Elsevier. Washington.